Co to jest alergia na jad owadów i jakie są jej przyczyny?
Alergia (czyli reakcja immunologiczna zwana też uczuleniem) oznacza występowanie objawów choroby po kontakcie z bardzo małą ilością danej substancji, na którą nie reagują osoby nieuczulone.
Alergia na jad owadów oznacza nadmierną, z reguły gwałtownie przebiegającą (miejscową lub ogólną, czyli dotyczącą całego organizmu), reakcję po użądleniu owada. Szczególnie gwałtowny, zagrażający życiu przebieg reakcji alergicznej nazywamy anafilaksją (zobacz: Wstrząs anafilaktyczny).
Charakterystyka owadów wywołujących uczulenie
Najczęstsza jest alergia na jad owadów z rzędu błonkoskrzydłych, do których należą pszczołowate: pszczoła miodna i trzmiel oraz grupa osowatych: osa zwyczajna, klecanka (typowa dla regionów Morza Śródziemnego), osa z gatunku Dolichovespula i szerszeń (zobacz zdjęcia poniżej). Dodatkowo w ostatnich latach zyskują na znaczeniu owady z należącej także do błonkówek rodziny mrówkowatych.
Potocznie przyjęte określenia dla owadów z gatunku osowatych różnią się zasadniczo pomiędzy Europą i Stanami Zjednoczonymi. W Europie rozróżnia się tylko osy i szerszenie, podczas gdy w Stanach Zjednoczonych nazwy potoczne przypisane są poszczególnym rodzajom entomologicznym. W praktyce największe znaczenie ma wiedza na temat uczulenia na jad pszczoły i os.
Bardzo rzadko, poza grupą narażoną zawodowo, jak np. leśnicy i pracownicy szklarni, spotyka się pacjentów uczulonych na jad mało agresywnych trzmieli.
Poszczególne gatunki różnią się zasadniczo wyglądem, sposobem żądlenia i składnikami jadu.
Samica pszczoły może użądlić tylko raz i po użądleniu ginie; wynika to z faktu, że pozostawia w skórze człowieka fragment odwłoka z aparatem żądłowym (żądło wraz z zawierającym jad woreczkiem jadowym, zwojem nerwowym oraz mięśniami działającymi jak pompka). Budowa i mechanizm działania żądła powodują dalsze jego zagłębianie się w skórze i wstrzykiwanie pozostałej w woreczku porcji jadu.
Osy nie pozostawiają żądła w skórze, mogą więc żądlić wielokrotnie, a porcja jadu jest kilkakrotnie mniejsza niż w przypadku pszczoły. Nie określono dokładnie dawki jadu szerszenia europejskiego, ale przypuszczalnie jest ona wielokrotnie większa niż pozostałych owadów błonkoskrzydłych.
Składniki jadu
Za pojawienie się objawów chorobowych po użądleniu odpowiedzialne są składniki jadu. W większości są to białka (głównie o charakterze enzymów, czyli substancji posiadających zdolność rozkładania innych białek, m.in. tych, z których zbudowane są ludzkie tkanki) lub, nieco mniejsze od nich, peptydy. Te składniki odpowiedzialne są za wystąpienie u wrażliwych osób (uczulonych na jad) miejscowych i ogólnych objawów alergicznych.
Wśród składników jadu wyróżnia się tzw. alergeny główne, na które reaguje większość uczulonych osób, oraz alergeny mniejsze, na które reaguje tylko kilka lub kilkanaście procent uczulonych osób. Dodatkowo w jadzie występują tzw. substancje niskocząsteczkowe (nazwa pochodzi stąd, że są znacznie mniejsze niż białka lub peptydy), odpowiedzialne przede wszystkim za miejscową reakcję zapalną po użądleniu: ból, zaczerwienienie lub obrzęk.
Jady osy i pszczoły różnią się, chociaż niektóre z ich składników mają bardzo zbliżoną budowę, jak enzymy hialuronidaza czy, w mniejszym stopniu, fosfolipaza. Ważny peptyd silnie uszkadzający komórki – melityna – występuje jedynie w jadzie pszczoły, podczas gdy białko – antygen 5 – występuje tylko w jadzie osowatych. Istnieje bardzo duże podobieństwo pomiędzy składnikami jadu w obrębie rodziny pszczołowatych (pszczoły, trzmiela) i poszczególnych gatunków osowatych. Jad mrówkowatych ma podobny skład do jadu os.
Kto reaguje uczuleniem na jad owadów?
Nie wszystkie osoby reagują uczuleniem. To, czy u danej osoby wystąpią objawy uczulenia, zależy od obecności w organizmie przeciwciał dla składników tej substancji, czyli alergenów. Przeciwciała biorące udział w reakcjach uczuleniowych – swoiste IgE – mogą być skierowane przeciwko różnym alergenom.
Przykładowo u osób chorych na astmę czy katar alergiczny często skierowane są przeciwko alergenom roztoczy kurzu domowego czy pyłkowi roślin (drzew, traw, zbóż, chwastów). Analogicznie, u osób uczulonych na jad występują przeciwciała skierowane przeciwko różnym jego składnikom. Przeciwciała wytwarzane są przez grupę komórek zwaną limfocytami typu B, a następnie wraz z krwią przedostają się do różnych części organizmu.
Największa ilość przeciwciał IgE osadza się na powierzchni tzw. komórek efektorowych reakcji alergicznej w różnych tkankach, zwłaszcza w skórze, przewodzie pokarmowym, układzie oddechowym, sercu i w sąsiedztwie naczyń krwionośnych. W związku z tym, w razie wystąpienia reakcji uczuleniowej na jad, objawy dotyczą przede wszystkim tych właśnie układów, w których swoiste IgE występują w największej ilości. Komórki efektorowe, na powierzchni których „zakotwiczają” się swoiste IgE, to przede wszystkim komórki tuczne (mastocyty) i mniej liczne granulocyty zasadochłonne (bazofile). Przeciwciała związane są z powierzchnią komórek za pomocą tzw. receptorów, w tym przypadku receptora o wysokim powinowactwie dla IgE.
Do objawów chorobowych uczulenia dochodzi wówczas, gdy wystarczająca ilość przeciwciał IgE na powierzchni komórek połączy się ze swoistym dla siebie alergenem, który wniknął do organizmu. Wówczas przeciwciała dodatkowo łączą się ze sobą, a następnie skupiają na jednym biegunie komórki. To pobudza dalsze przemiany w komórce i prowadzi do produkcji i uwalniania czynnych substancji zwanych mediatorami.
Mediatory te działają w najbliższym otoczeniu, a jeśli jest ich dużo (bo dużo jest komórek tucznych w organizmie), przedostają się do krwi i wraz z nią do całego organizmu. Im więcej komórek tucznych w organizmie i(lub) więcej uwalnianych z nich mediatorów, tym większe ryzyko gwałtownie przebiegającej, ciężkiej, zagrażającej życiu reakcji ogólnej. Osobami o szczególnie dużej ilości komórek tucznych są chorzy na mastocytozę – komórki tuczne występują u nich nie tylko w skórze (pokrzywka barwnikowa), układzie oddechowym, przewodzie pokarmowym czy wokół naczyń, ale także w wątrobie i śledzionie, a nawet w szpiku kostnym. U tych chorych ryzyko zgonu podczas anafilaksji jest większe.
Jak często występuje alegia na jad owadów?
Częstość występowania alergii na poszczególne gatunki owadów jest różna dla różnych regionów świata. Uczulenie na jad pszczoły dotyczy przede wszystkim Europy Środkowej, w tym Polski, oraz Republiki Południowej Afryki, uczulenie na jad osowatych przeważa w Wielkiej Brytanii i Stanach Zjednoczonych. Uczulenie na jad mrówki opisywane jest głównie w Australii, Stanach Zjednoczonych i Ameryce Środkowej.
Badania epidemiologiczne, tzn. takie, które pomagają określić częstość alergii na jad owadów, są nieliczne. Jako narzędzie wykorzystuje się w nich kwestionariusze, czyli ankiety z pytaniami na temat użądleń i wywoływanych przez nie objawów. W części prac oprócz kwestionariusza wykonuje się dodatkowo badania z krwi lub ocenę testów skórnych. Na podstawie tych danych można oszacować częstość tzw. reakcji ogólnych (dotyczących całego organizmu): wśród osób dorosłych w Europie wynosi ona 0,6—3,5%, a w grupie dzieci szkolnych – 0,34%. Duże reakcje miejscowe o charakterze alergicznym mogą natomiast wystąpić nawet u kilkunastu procent ludzi.
Do rozwoju alergii na jad pszczoły dochodzi najczęściej przy dużej ekspozycji na użądlenia owadów i powtarzających się użądleniach, stąd grupę szczególnie narażoną stanowią pszczelarze, ich rodziny i osoby mieszkające w najbliższym sąsiedztwie. W klimacie umiarkowanym użądlenia zdarzają się od wczesnej wiosny do późnej jesieni. Największa aktywność pszczół na miejsce od połowy lipca do końca sierpnia, a w przypadku bardziej agresywnych od nich os – od końca lipca do pierwszej dekady września. Tylko wyjątkowo użądlenia zdarzają się także zimą, np. jeśli przypadkowo obudzi się osy gnieżdżące się na strychu. Nie obserwuje się także incydentów użądleń pszczół i os w godzinach nocnych, ze względu na ich naturalny brak aktywności o tej porze.
Jak się objawia alergia na jad owadów?
U osoby uczulonej wystarczy użądlenie jednego owada, aby wywołać objawy choroby, niekiedy ciężkie i zagrażające życiu. U osób nieuczulonych na jad użądlenie jednego owada nie wywołuje żadnej znaczącej reakcji, natomiast przy użądleniu przez wiele owadów równocześnie (co nazywamy użądleniem gromadnym) mogą wystąpić objawy toksyczne.
Objawy u osób nieuczulonych
U osób nieuczulonych w miejscu użądlenia może wystąpić zaczerwienienie, bolesność, niewielki obrzęk. Jeśli objawy te nie mają dużego nasilenia (tzn. średnica obrzęku jest mniejsza niż 10 cm i utrzymuje się krócej niż 24 godziny), nazywamy je reakcją fizjologiczną (normalną dla stanu zdrowia). Niekiedy u osób nieuczulonych reakcja miejscowa przedłuża się wskutek wprowadzenia przez owada bakterii do skóry i tzw. wtórnego zakażenia. Sytuacja ta zdarza się całkiem często w przypadku użądlenia przez osę, może jej towarzyszyć niealergiczna reakcja ogólna w postaci gorączki lub powiększenia znajdujących się w sąsiedztwie węzłów chłonnych.
Objawy u osób uczulonych
Typowe dla osób uczulonych jest ostre wystąpienie objawów zawsze mające związek czasowy z użądleniem. Najczęściej do rozwoju objawów dochodzi w ciągu od kilku lub kilkunastu minut do kilku godzin. U części chorych po początkowej poprawie objawy mogą nawrócić, najczęściej w ciągu kilkunastu godzin. Taką sytuację określa się mianem reakcji dwufazowej.
Im wcześniej objawy wystąpią, tym częściej mają gwałtowny, potencjalnie zagrażający życiu przebieg. Objawy w alergii na jad owadów nie utrzymują się przewlekle. Reakcja uczuleniowa po użądleniu owada może mieć charakter tzw. dużej reakcji miejscowej lub reakcji ogólnej (całego organizmu).
Duża reakcja miejscowa to bolesność, zaczerwienienie i obrzęk o średnicy powyżej 10 cm, trwający dłużej niż 24 godziny w miejscu użądlenia. Nie jest ona groźna dla zdrowia, jeśli dotyczy kończyn, ale może zagrażać życiu, jeśli użądlenie nastąpiło w okolicę szyi, głowy, a zwłaszcza wnętrza jamy ustnej i języka lub jeśli doszło do połknięcia owada. W takich sytuacjach reakcja miejscowa tkanek może doprowadzić do obrzęku gardła lub krtani i spowodować śmierć wskutek uduszenia. Ogólne objawy alergiczne mogą być łagodne, umiarkowane lub ciężkie, w zależności od tego, jakich narządów dotyczą – skóry, przewodu pokarmowego, układu oddechowego lub układu sercowo-naczyniowego.
W każdym kolejnym wyższym stopniu ciężkości występują z reguły objawy ze stopni niższych. Opracowano specjalne skale, które pozwalają na obiektywną międzynarodową klasyfikację stopnia ciężkości tych objawów (zobacz niżej).
Klasyfikacja reakcji ogólnoustrojowych po użądleniu przez owady (klasyfikacja według L.H. Müellera)
- Stopień I - uogólniona pokrzywka, świąd skóry, osłabienie lub niepokój
- Stopień II - jakikolwiek z wyżej wymienionych objawów i co najmniej 2 z następujących: obrzęk naczynioruchowy, uczucie ucisku w klatce piersiowej, nudności, wymioty, biegunka, ból brzucha, zawroty głowy
- Stopień III - jakikolwiek z wyżej wymienionych objawów i co najmniej 2 z następujących: duszność, świszczący wydech, stridor, zaburzenia mowy, chrypka, osłabienie, splątanie, lęk przed śmiercią
- Stopień IV - jakikolwiek z wyżej wymienionych objawów i co najmniej 2 z następujących: spadek ciśnienia tętniczego krwi, zapaść, utrata przytomności, nietrzymanie moczu i stolca, sinica.
Łagodne objawy ogólne, w praktyce najczęściej spotykane, to reakcja skórna w postaci rozległego zaczerwienienia skóry (określa się to mianem pokrzywki, niekiedy z bąblami (bez płynu) i swędzenia (zobacz: Pokrzywka), a w razie większego nasilenia – obrzęku jej głębszych warstw (tzw. obrzęku naczynioruchowego). Obrzęk najczęściej dotyczy okolic dobrze unaczynionych: powiek, ust, twarzy, uszu. Objawy alergii mogą także dotyczyć przewodu pokarmowego i wtedy mają postać kurczowych (kolkowych) bólów brzucha, nudności lub wymiotów. Objawy ogólne ze strony układu oddechowego mogą dotyczyć obrzęku gardła (trudności w połykaniu, zaburzenia mowy), obrzęku krtani (chrypka, świszczący wdech), skurczu oskrzeli (świszczący wydłużony wydech). Jeśli objawy te mają duże nasilenie, towarzyszy im duszność, czyli przyspieszony wysiłkowy oddech. Objawy ogólne ze strony układu krążenia obejmują spadek ciśnienia tętniczego, sinicę, zapaść (tzn. brak tętna na obwodowych naczyniach tętniczych), utratę przytomności oraz rzadko obserwowane rozluźnienie zwieraczy układu moczowego (oddanie moczu) i zwieraczy przewodu pokarmowego (oddanie stolca). W pełni rozwinięte objawy ze strony układu krążenia nazywa się wstrząsem. W przypadku alergii na jad owadów jest to tzw. wstrząs anafilaktyczny. Nasilone objawy ze strony układu oddechowego i układu krążenia stanowią stan bezpośredniego zagrożenia życia i wymagają szybkiego kompleksowego działania ratującego życie. U dzieci i osób młodych uczulonych na jad owadów śmierć jest najczęściej wynikiem niewydolności układu oddechowego, u starszych dorosłych – niewydolności układu krążenia.
Objawy toksyczne
Dotyczą osób nieuczulonych, które zostały użądlone przez wiele owadów tego samego gatunku (tzw. użądlenie gromadne). W piśmiennictwie opisywane są użądlenia przez kilkanaście, kilkadziesiąt, a nawet kilkaset owadów. W praktyce takiej sytuacji najczęściej odpowiada użądlenie przez rój, także dziki, rozdrażnionych, agresywnych owadów. Toksyczne działanie jadu może powodować uszkodzenie nerek, wątroby, rozpad mięśni prążkowanych (odpowiedzialnych za ruchy ciała), rozpad krwinek czerwonych (tzw. hemoliza), obrzęk mózgu. Ze względu na ryzyko wspomnianych schorzeń osoba po użądleniu gromadnym powinna być poddana obserwacji szpitalnej.
Reakcje nietypowe występują sporadycznie i mają mniej gwałtowny przebieg niż objawy typowej anafilaksji. Mogą mieć charakter uogólnionego powiększenia węzłów chłonnych, bólów stawów, zapalenia nerwów, ewentualnie upośledzenia pracy nerek lub serca. Najprawdopodobniej u ich podłoża leży inny mechanizm immunologiczny niż w klasycznej reakcji alergicznej na jad.
Co robić w razie wystąpienia objawów alergii?
Aby zapobiec dalszemu rozwojowi objawów w przypadku użądlenia przez pszczołę należy jak najszybciej usunąć żądło (najlepiej do 30 sekund od użądlenia) poprzez jego podważenie. Zalecaną technikę usunięcia żądła przedstawia rycina.
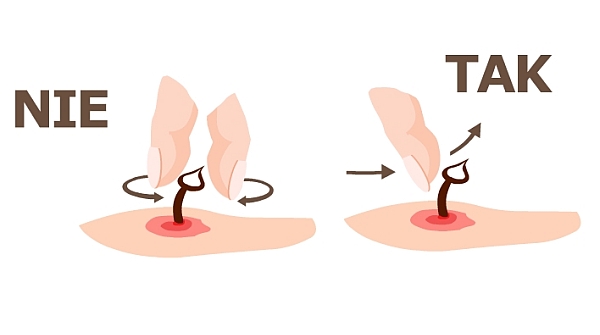
Przeciwwskazane jest usuwanie żądła poprzez chwytanie go dwoma palcami, bo może to spowodować wyciśnięcie do tkanek pozostającej w woreczku jadowym porcji jadu. Przy użądleniu przez osę żądło nie pozostaje w skórze, poza wyjątkowymi sytuacjami, gdy dochodzi do jego złamania, np. podczas strącania owada z powierzchni skóry. Wówczas w skórze pozostaje złamany fragment żądła bez woreczka jadowego.
W dalszej kolejności na miejsce użądlenia należy przyłożyć okład z lodu. Niska temperatura powoduje obkurczenie się naczyń skóry i chroni przed przedostawaniem się składników jadu dalej do naczyń krwionośnych, a wraz z krwią do całego organizmu. Jeśli użądlenie nastąpiło w kończynę, pomocne może być założenie opaski uciskowej powyżej miejsca użądlenia.
Jeśli do kilku lub kilkunastu godzin nie wystąpią żadne objawy lub jeśli ma miejsce opisana wcześniej reakcja fizjologiczna, nie ma potrzeby podejmowania żadnych dodatkowych działań i kontaktowania się z lekarzem. Także w przypadku tzw. dużej reakcji miejscowej dotyczącej kończyn najczęściej wystarcza podanie doustnie leku przeciwhistaminowego bez konieczności interwencji lekarskiej. Zawsze zalecana jest obserwacja pod kątem ewentualnego rozwijania się dalszych objawów.
Wyjątek stanowi sytuacja, gdy u osoby dotychczas nieuczulonej doszło do użądlenia w głowę, szyję, jamę ustną, język lub do połknięcia owada (osy lub pszczoły). W takim przypadku, ze względu na potencjalnie zagrażający życiu obrzęk miejscowych tkanek i możliwość uduszenia, należy pilnie skontaktować się z lekarzem. Także osoba, która w przeszłości po użądleniu nie miała żadnych niepokojących objawów, a w przypadku kolejnego epizodu użądlenia reaguje złym samopoczuciem, pokrzywką, świądem skóry, uczuciem wewnętrznego niepokoju, obrzękiem skóry w miejscu odległym od użądlenia, chrypką, dusznością, zawrotami głowy, osłabieniem lub omdleniem, musi bezwzględnie skorzystać z jak najszybszej pomocy lekarskiej.
Jeśli objawy są łagodne (skórne), do pobliskiej placówki medycznej można udać się własnym środkiem transportu (chory w roli pasażera, a nie kierowcy). W razie bardziej niepokojących objawów należy pilnie wezwać pogotowie ratunkowe. W każdym przypadku złego samopoczucia i podejrzenia reakcji anafilaktycznej z objawami ze strony układu krążenia, niezależnie od powyżej wspomnianych działań wskazane jest położenie chorego na plecach z uniesionymi nogami. Jest to postępowanie ograniczające reakcję wstrząsową.
Chorym, u których w przeszłości wystąpiła reakcja ogólna po użądleniu owada, zaraz po pierwszym zdarzeniu lekarz powinien przepisać leki do natychmiastowego zażycia w razie kolejnego użądlenia. Leki te obejmują preparat przeciwhistaminowy i steryd w tabletkach do podania doustnego, a w przypadku, gdy miała miejsce ciężka reakcja ogólna (duszność, spadek ciśnienia tętniczego) – także adrenalinę w strzykawce do podania domięśniowego. Chorzy na astmę oskrzelową powinni dodatkowo posiadać inhalator z lekiem rozszerzającym oskrzela do podania wziewnie. Wymienione leki chory powinien w porze aktywności owadów nosić zawsze przy sobie. Pacjent musi mieć świadomość, że lek przeciwhistaminowy i steryd nie stanowią alternatywy dla adrenaliny, która jest jedynym lekiem ratującym życie w przypadku rozwijającej się anafilaksji. Wskazaniem do jej podania u osoby uczulonej jest użądlenie w okolicę głowy, szyi i języka lub sytuacja, gdy po zażyciu zaleconych leków doustnych nadal pogarsza się samopoczucie i rozwijają się kolejne objawy uczuleniowe. Nie należy zwlekać z podaniem adrenaliny przy szybkim rozwijaniu się objawów ogólnych – opóźnienie zwiększa prawdopodobieństwo zgonu. Zalecana postać leku to tzw. ampułko-strzykawka, zawierająca znaną jednorazową dawkę leku. Lek podaje się domięśniowo w boczną powierzchnię uda. Badania wykazały, że zapewnia to najszybszy i najskuteczniejszy efekt leczenia. Długość i grubość igły pozwalają na właściwe podanie leku, bez konieczności zdejmowania ubrania. Na polskim rynku dostępne są dwa rodzaje ampułko-strzykawek z adrenaliną 1. Automatyczne o nazwach Fastjekt, Anapen i Epipen (dostępne także w krajach ościennych) oraz 2. Autostrzykawka nie automatyczna do wstrzyknięcia samodzielnie dawki leku (adrenalina do wstrzyknięć domięśniowych WZF).
Pacjent (a w przypadku dziecka – jego opiekunowie) powinien być dokładnie przeszkolony przez lekarza przepisującego adrenalinę w ampułko-strzykawce, jak posługiwać się urządzeniem. Niewiedza, jak posługiwać się urządzeniem lub lęk przed jego użyciem mogą spowodować groźne w skutkach opóźnienie w podaniu leku. Pomimo, że cena adrenaliny w automatycznej autostrzykawce jest wysoka a urządzenie zawiera tylko jedną dawkę leku, jest to dla chorego najwygodniejsza i najbezpieczniejsza forma podania adrenaliny. W przypadku nieautomatycznej autostrzykawki cena preparatu jest konkurencyjna.
Jeśli są wskazania do podania adrenaliny, to niezależnie od jej zastosowania pacjent powinien pilnie skontaktować się z lekarzem. U starszych osób, chorujących na choroby układu krążenia, ryzyko zgonu z powodu ciężkiej anafilaksji przy niepodaniu adrenaliny jest znacznie większe niż potencjalne objawy uboczne związane z jej działaniem. Także u starszych osób pojawia się problem wynikający z faktu, że zażywane przez nie inne leki mogą w istotny sposób powodować groźniejszy przebieg lub gorszy efekt leczenia ciężkiej reakcji uczuleniowej. Klasycznie wpływ taki wywierają leki kardiologiczne z grupy tzw. alfa-blokerów. Jeśli dojdzie do reakcji uczuleniowej ze skurczem oskrzeli u chorych stosujących tę grupę leków, leki rozszerzające oskrzela są nieskuteczne, gdyż receptor, poprzez który działają, został zablokowany przez lek z grupy β-blokerów. Stąd ryzyko śmierci z powodu anafilaksji u pacjentów leczonych β-blokerami jest większe niż u osób niestosujących tej grupy leków. Na ciężkość reakcji uczuleniowej niekorzystnie wpływa również przyjmowanie niektórych leków obniżających ciśnienie tętnicze krwi (z grupy inhibitorów enzymu konwertującego angiotensynę).
Jak lekarz ustala diagnozę?
W alergii na jad owadów postawienie rozpoznania opiera się łącznie na badaniu podmiotowym, przedmiotowym i badaniach dodatkowych.
Badanie przedmiotowe
Badanie przedmiotowe oznacza szczegółowy wywiad dotyczący okoliczności i objawów po użądleniu. Ma on na celu ustalenie, jakiego gatunku owad wywołał objawy i stanowi przyczynę uczulenia, stąd następujące pytania:
- Jak wyglądał owad? (pszczoła – brunatna, włochata, słabo zaznaczone prążkowanie tułowia; osa – wyraźnie prążkowana w czarno żółte pasy, słabo owłosiona; szerszeń – o wyglądzie podobnym do osy, ale znacznie większych rozmiarach)
- Czy w skórze zostało żądło? (typowe w przypadku użądlenia pszczoły)
- Po jakim czasie żądło zostało usunięte? (im później, tym potencjalnie cięższe objawy)
- Ile owadów użądliło? (objawy po użądleniu przez 1 owada sugerują reakcję uczuleniową, objawy po użądleniu przez wiele owadów wskazują na reakcję toksyczną)
- W którą okolicę ciała nastąpiło użądlenie? (większe ryzyko ciężkich objawów, gdy użądlenie nastąpiło w głowę, szyję, jamę ustną)
- Podczas wykonywania jakiej czynności doszło do użądlenia? (użądlenie w pobliżu pasieki lub podczas pracy przy ulach wyraźnie wskazuje na pszczołę, użądlenie podczas chodzenia boso po trawie, picia lub jedzenia, bardziej wskazuje na osę)
- Jaka była pora dnia? (użądlenia, do których doszło w nocy, nie są wywołane przez osy ani pszczoły).
W niektórych przypadkach nie udaje się dokładnie ustalić, który z owadów (osa czy pszczoła) użądlił chorego. W takiej sytuacji mówi się „owad niezidentyfikowany”. Z lekarskiego punktu widzenia bardzo ważne jest, czy to pierwsze w życiu użądlenie chorego przez owada danego gatunku, a jeśli nie, to kiedy zdarzyły się wcześniejsze użądlenia oraz czy reakcja na obecne użądlenie jest słabsza, czy silniejsza w porównaniu z poprzednią. Reakcje coraz słabsze przy kolejnych użądleniach (zwłaszcza przy długim odstępie czasu pomiędzy nimi) wskazują na wygaszanie uczulenia, reakcje coraz silniejsze (zwłaszcza przy krótkim odstępie czasu pomiędzy użądleniami) wskazują na narastanie stopnia uczulenia. Należy poinformować lekarza o innych występujących chorobach (ostrych i przewlekłych, w tym o astmie oskrzelowej) oraz o zażywanych aktualnie i przewlekle lekach (w tym o lekach przeciwnadciśnieniowych). W niektórych przypadkach może być konieczna modyfikacja dotychczasowego leczenia.
Badanie podmiotowe
Badanie podmiotowe, czyli szczegółowe badanie fizykalne, u chorych z anafilaksją ma największe znaczenie w okresie objawów ostrych. Pozwala zakwalifikować je do określonego stopnia ciężkości zgodnie z ogólnie przyjętymi międzynarodowymi wytycznymi. Badanie podmiotowe ma na celu ustalenie rozległości objawów alergicznych – czy są to objawy tylko miejscowe (w miejscu użądlenia), czy też ogólne. Ocena objawów ogólnych wymaga pełnego badania lekarskiego ze szczególnym uwzględnieniem zmian obecnych na skórze, w obrębie tkanki podskórnej, układu oddechowego, układu krążenia, jamy brzusznej i centralnego systemu nerwowego. Należy podkreślić, że każdy chory z reakcją ogólną, w tym także łagodną (zmiany skórne), powinien mieć zmierzone i monitorowane do chwili ustąpienia objawów następujące parametry: ciśnienie tętnicze, tętno, częstość oddechu, a w miarę możliwości sprzętu także drożność dróg oddechowych (szczytowy przepływ wydechowy) za pomocą pikflometru. To ostatnie badanie bezwzględnie dotyczy chorych na astmę, u których rozpoczyna się ogólna reakcja uczuleniowa.
Badania dodatkowe
Badania dodatkowe w diagnostyce alergii na jad owadów dotyczą tylko chorych z objawami ogólnymi po użądleniu i mają na celu wyłonienie osób kwalifikujących się do leczenia metodą swoistej immunoterapii. Dotyczy to wszystkich chorych z objawami ze strony układu oddechowego i krążenia oraz tych chorych z objawami skórnymi (nasilona uogólniona pokrzywka, obrzęk naczynioruchowy), którzy posiadają dodatkowe czynniki ryzyka, na przykład duże narażenie na owady lub silne poczucie lęku przed użądleniami upośledzające jakość życia. Nie ma wskazań do wykonywania jakichkolwiek badań specjalistycznych u: osób nieużądlonych, osób użądlonych, ale niewykazujących żadnych objawów oraz osób z dużą reakcją miejscową.
Badania diagnostyczne w alergii na jad owadów można podzielić na 2 grupy:
- Badania służące potwierdzeniu anafilaksji, czyli reakcji z udziałem komórek tucznych i granulocytów zasadochłonnych. Oznacza się w nich różne aktywne substancje (tzw. mediatory) uwalniane do krwi z rozpadających się komórek. Badania te praktycznie nie są stosowane ze względu na małą dostępność, wysoki koszt, a przede wszystkim znaczne ograniczenia czasowe. Krew do badań powinna być pobrana w czasie 1–3 godzin od wystąpienia objawów chorobowych. Nieco dłuższy czas jest możliwy podczas badania substancji aktywnych w moczu – wymagana jest wówczas próbka moczu zebrana w ciągu 24 godzin. W niektórych krajach ta grupa badań jest wykonywana także u chorych zmarłych nagle z nieznanej przyczyny (tzw. badanie pośmiertne) dla wykluczenia lub potwierdzenia anafilaksji jako przyczyny śmierci.
- Badania służące potwierdzeniu mechanizmu IgE-zależnego reakcji alergicznej stanowią podstawę kwalifikowania chorych do leczenia metodą swoistej immunoterapii na jad danego owada. Badania te obejmują testy skórne punktowe (analogiczne do wykonywanych z alergenami inhalacyjnymi i pokarmowymi), testy śródskórne (polegające na wprowadzeniu alergenu do głębszych warstw skóry, wykorzystywane też w diagnostyce alergii na leki) oraz badania z krwi tzw. swoistych dla jadu przeciwciał IgE. Jako badanie pomocnicze, przydatne w dalszej interpretacji, wykonuje się dodatkowo oznaczenie stężenia całkowitych przeciwciał IgE z krwi. W badaniach z krwi bada się pule tzw. wolnych przeciwciał IgE (niepołączonych z żadną komórką), w testach skórnych bada się swoiste IgE połączone z powierzchnią komórek tucznych skóry. Ze względu na ryzyko wystąpienia objawów alergicznych podczas testowania pacjent musi mieć zapewnione standardy bezpieczeństwa. Rycina 13 przedstawia wykonanie testów skórnych.
Interpretacja
Jeśli wyniki badań wskazują na uczulenie z udziałem przeciwciał IgE i objawy alergii miały duże nasilenie, chory powinien być bezwzględnie leczony (odczulany na dany jad) metodą swoistej immunoterapii.
Jeśli wyniki badań w kierunku podłoża IgE-zależnego wypadły ujemnie, to należy przede wszystkim sprawdzić, czy chory nie zażywa leków przeciwhistaminowych (powodują ujemny wynik testów skórnych, nie wpływają na wynik badania krwi), czy nie upłynął zbyt krótki odstęp czasu pomiędzy ciężką reakcją alergiczną a datą badania (wtedy może być jeszcze zbyt małe stężenie swoistych IgE, które uległy „zużyciu” podczas reakcji). Jeśli żadna z sytuacji nie zafałszowuje wyników, a chory miał ciężkie objawy ogólne, należy badania jeszcze raz powtórzyć po upływie kilku tygodni. O ile powtórne badania nie będą wskazywać na mechanizm IgE-zależny, nie ma racjonalnych podstaw do odczulania. Zasady kwalifikacji chorych dorosłych i dzieci do swoistej immunoterapii na jad owadów przedstawia tabela.
Po zakończeniu diagnostyki lekarz w ośrodku specjalistycznym powinien w formie pisemnej przekazać pacjentowi wyniki uzyskanych badań (karta informacyjna), sprawdzić, czy chory posiada leki interwencyjne (w tym adrenalinę w ampułko-strzykawce) i czy wie, jak właściwie je zastosować. Bez względu na to, czy wyniki badań diagnostycznych wykazały mechanizm IgE-zależny, czy też nie, każdy chory po ogólnej reakcji alergicznej powinien być zaopatrzony w standardowy zestaw interwencyjny na wypadek kolejnego użądlenia zgodnie z przedstawionymi zasadami.
Jakie są sposoby leczenia alergii na jad owadów?
Sposoby leczenia w reakcji alergicznej dotyczą postępowania w ostrym okresie wystąpienia objawów po użądleniu oraz długofalowego leczenia przyczynowego (swoistej immunoterapii).
Objawy ostre
Podstawą leczenia objawów ostrych jest szybkie podanie leków w dawkach adekwatnych do nasilenia objawów. Wstępne postępowanie jest podobne do zalecanego uczulonemu pacjentowi w domu – jak najszybsze ograniczenie kontaktu z alergenem (usunięcie żądła, opaska uciskowa, miejscowo okład z lodu), ułożenie chorego na plecach z uniesionymi do góry nogami. Dodatkowo jak najszybciej należy założyć gruby wenflon, aby uzyskać możliwość dożylnego podania dużej objętości płynów w krótkim czasie. Na oddziale ratunkowym lub podczas transportu chory powinien otrzymać tlen. Również grupy stosowanych leków są te same, jak zalecane uczulonemu pacjentowi podczas wstępnej interwencji w domu – obejmują lek przeciwhistaminowy, steryd (podany dożylnie), w razie skurczu oskrzeli – wziewny lek rozszerzający oskrzela, a w razie rozwijania się objawów wstrząsu – adrenalinę. W przypadku niewystarczającej poprawy dawkę adrenaliny powtarza się kilkakrotnie, a w wybranych przypadkach stosuje się ją dożylnie. Dobór i dawkowanie wymienionych podstawowych grup leków oraz dołączenie leków z innych grup powinny być zawsze rozpatrywane indywidualnie dla danego chorego. Dalsze decyzje o leczeniu muszą także uwzględniać reakcję organizmu na dotychczas zastosowane leczenie.
Leczenie przyczynowe
Po opanowaniu ostrych objawów anafilaksji, chorzy, którzy mieli wskazania do wykonania badań diagnostycznych i spełniają kryteria kwalifikacji do immunoterapii swoistej, powinni być bezwzględnie objęci tą metodą leczenia. Immunoterapia poprzez wpływ na podłoże immunologiczne reakcji uczuleniowej stanowi jedyny znany sposób leczenia przyczyny anafilaksji, a nie tylko jej objawów. Za dolną granicę wieku u dzieci przyjmuje się 5. rok życia; u chorych dorosłych nie ma górnej granicy wiekowej leczenia. Zasadą leczenia jest podawanie stopniowo zwiększanej dawki wyciągu alergenowego jadu, na który chory jest uczulony, tak aby wytworzyć stan tolerancji układu odpornościowego. Przed rozpoczęciem immunoterapii należy chorego zapoznać z kompletną pisemną informacją o tej metodzie leczenia, z uwzględnieniem jej potencjalnych działań ubocznych i wymaganej dyscypliny leczenia. Przed rozpoczęciem leczenia chory musi wyrazić na nie pisemną zgodę. Rozróżnia się 2 etapy leczenia w swoistej immunoterapii. Pierwszy, podczas którego stopniowo zwiększa się dawkę alergenu (faza wstępna immunoterapii) aż do osiągnięcia dawki podtrzymującej, oraz drugi, kiedy podaje się każdorazowo tę samą dawkę, tak zwaną dawkę podtrzymującą. Faza wstępna immunoterapii może trwać różnie długo zależnie od wyboru schematu leczenia.
Znane są następujące schematy:
- konwencjonalny (trwa kilkanaście tygodni)
- modyfikowany szybki, klasterowy (trwa kilka tygodni)
- szybki (trwa kilka dni)
- ultraszybki (trwa kilkanaście godzin).
Wybór metody zależy od okoliczności i doświadczeń ośrodka, w którym prowadzone jest leczenie. Dawka podtrzymująca w alergii na jad owadów wynosi 100 g, co odpowiada mniej więcej 2 użądleniom pszczoły i kilkunastu-kilkudziesięciu użądleniom osy. Leczenie trwa 3—5 lat, choć w przypadku niektórych chorych, zwłaszcza uczulonych na jad pszczoły, może trwać znacznie dłużej. W pierwszym roku leczenia dawkę podtrzymującą podaje się co 4 tygodnie, w okresie pomiędzy 2. a 5. rokiem leczenia – co 6 tygodni, a u chorych odczulanych dłużej niż 5 lat odstęp pomiędzy dawkami można wydłużyć do 2 miesięcy.
Decyzja o zakończeniu odczulania musi być zawsze podejmowana indywidualnie dla danego chorego. W wybranych przypadkach przy podjęciu tej decyzji wykorzystuje się tzw. żądlenie prowokowane. Należy podkreślić, że ze względów bezpieczeństwa diagnostykę, kwalifikację do immunoterapii swoistej i leczenie tą metodą prowadzą jedynie wysokospecjalistyczne placówki medyczne. Chory zgłasza się do placówki specjalistycznej ze skierowaniem od lekarza pierwszego kontaktu oraz z pełną dokumentacją dotyczącą objawów i zastosowanych leków podczas dotychczasowych epizodów użądleń. Diagnostyka chorych i leczenie w placówkach lecznictwa zamkniętego, które maja podpisaną z NFZ są bezpłatne. Leczenie w placówkach, które nie mają podpisanej z NFZ procedury immunoterapii, może wymagać zakupu przez pacjenta szczepionki do odczulania.
Immunoterapia swoista w leczeniu alergii na jad owadów
Jak wygląda odczulanie? » prof. dr hab. Barbara RogalaWskazania do odczulania u osób z alergią na jad owadów » dr n. med. Agnieszka Padjas
Alergia na jad pszczoły i osy u dziecka » dr n. med. Agnieszka Padjas
W jakich sytuacjach stosować odczulanie? » dr n. med. Jolanta Wasilewska
Czy jestem uczulony na jad pszczeli? » dr n. med. Grażyna Durska
Czy możliwe jest całkowite wyleczenie alergii?
Naturalny przebieg choroby w alergii na jad owadów różni się w zależności od wieku pacjenta. U dzieci, u których przeważają objawy ogólne ograniczone tylko do skóry, rokowanie jest dobre i występuje naturalna tendencja do ich ustępowania wraz z wiekiem. Również sporadycznie zdarzające użądlenia i długie przerwy pomiędzy nimi sprzyjają zanikaniu reakcji alergicznej.
U młodzieży oraz chorych dorosłych nie obserwuje się już tak dużej skłonności do wyciszania objawów alergii po użądleniach, co w sytuacji dodatkowych czynników narażenia (miejsce zamieszkania na wsi, pasieka w pobliżu) sprzyja utrzymywaniu się, a nawet narastaniu objawów w razie kolejnych użądleń. Szczególną grupę stanowią pszczelarze, u których wskutek wielokrotnych, częstych użądleń wytwarza się naturalnie stan tolerancji układu odpornościowego dla składników jadu.
W przypadku chorych odczulanych na jad owadów skuteczność leczenia jest bardzo wysoka. Oznacza to, że chory skutecznie odczulony może nie mieć żadnej reakcji w razie kolejnego użądlenia. Na przykładzie naszych pacjentów poddanych immunoterapii swoistej na jad obserwujemy zdecydowane zmniejszanie się odczynów po użądleniach w kolejnych latach leczenia. Zawsze grupę największego zagrożenia ciężkimi objawami anafilaksji po użądleniu stanowią chorzy z mastocytozą. U nich immunoterapię kontynuuje się nawet przez całe życie.
Co trzeba robić po zakończeniu leczenia?
Pacjent po zakończeniu leczenia metodą swoistej immunoterapii na jad owadów nie wymaga kontrolnych badań laboratoryjnych, choć roczne kontrole stężenia swoistych IgE w krwi lub testów skórnych są pomocne dla lekarza w podjęciu decyzji o zakończeniu leczenia. Zawsze wskazane jest natomiast przestrzeganie zasad profilaktyki i obserwacja objawów występujących w razie kolejnych użądleń. Niezwykle rzadko mogą zdarzyć się nawroty reakcji ogólnych po wcześniejszej immunoterapii.
Co robić, aby uniknąć użądlenia i alergii na jad owadów?
W świetle obecnej wiedzy nie ma możliwości jakichkolwiek badań diagnostycznych pozwalających na wyłonienie chorych potencjalnie zagrożonych wystąpieniem objawów uczulenia po użądleniu. Wyjątek stanowią chorzy na mastocytozę (choroba, w której występuje nadmiernie duża liczba komórek tucznych w różnych tkankach i narządach), u których stężenia podstawowe pewnych mediatorów uwalnianych przez komórki tuczne są znacznie większe niż u osób zdrowych i na tej podstawie można przewidzieć u nich podwyższone ryzyko objawów zagrażających życiu.
W każdym przypadku natomiast zaleca się przestrzeganie pewnych zasad profilaktyki dla uniknięcia sytuacji sprzyjających użądleniom i, w konsekwencji, objawom chorobowym. Zalecenia te wynikają ze znajomości zachowań społeczności os i pszczół i dotyczą unikania pewnych czynności (bieganie boso po trawie, picie i jedzenie podczas przebywania na zewnątrz). Szczegółowe zasady profilaktyki użądleń przedstawiono poniżej.
Zasady profilaktyki użądleń
Należy przestrzegać następujących zasad:
- unikać przebywania pośród kwitnących roślin (jak łąki, sady), szczególnie, jeśli na ziemi leżą dojrzałe owoce
- nie jeść owoców, słodkich dżemów, lodów podczas przebywania na zewnątrz domu
- zamykać szczelnie kubły na odpadki i resztki żywności
- pamiętać, że zapach potu, silnych perfum oraz dezodorantów przyciąga owady
- pamiętać, że chodzenie boso zwiększa ryzyko użądlenia
- zalecane kolory ubrania to biel, zieleń, beż. Odzież w jaskrawych kolorach przyciąga owady
- w czasie przebywania w miejscach zwiększonej ekspozycji na osy lub pszczoły zakładać długie spodnie, koszule z długim rękawem, kapelusz, ewentualnie dodatkowo rękawiczki
- jeśli osa lub pszczoła użądliła kogoś w pobliżu, trzeba oddalić się co najmniej na 50 metrów, gdyż mogą nadlecieć inne owady
- w razie ataku pszczół lub os zasłonić głowę.
Piśmiennictwo:
1. Akkoc T., Akdis M., Akdis CA. : Update in the mechanisms of allergen-specific immunotherapy. Allergy Asthma Immunol. Res. 2011; 3: 11-202. Bilo BM., Bonifazi F.: Advances in hymenoptera venom immunotherapy. Curr. Opin. Allergy Clin. Immunol., 2007 ; 7: 567–573
3. Bonifazi F., Jutel M., Biló B.M. i wsp., EAACI Interest Group on Insect Venom Hypersensitivity: Prevention and treatment of hymenoptera venom allergy: guidelines for clinical practice. Allergy, 2005; 60: 1459–1470
4. Cichocka-Jarosz E., Lange J., Lis G.: Program opieki nad chorymi z nadwrażliwością na jady owadów błonkoskrzydłych – założenia, zasady realizacji. AAI 2008, 13: 1-9
5. Cox L., Nelson H., Lockey R. : Allergen immunotherapy : a pracite parameter third update. Task force report. J. Allergy Clin. Immunol 2011; 127: S1-55
6. Elremeli M., Bulsara MK., Daniels M., Boyle RJ. : Venom immunotherapy for preventing allergic reactions to insect stings. Cochrane database of systematic reviews 2010, 11, DOI : 10.1002/14651858. CD008838.
7. Golden D.B.K.: Insect sting anaphylaxis. Immunol. Allergy Clin. North. Am. 2007; 27: 261–272
8. Jutel M.: Alergia na jad owadów. Medycyna po Dyplomie. 2004 (supl. 13); 4: 17–22
9. Lieberman P., Kemp S.F., Oppenheimer J., Lang D.M. i wsp.: The diagnosis and management of anaphylaxis: an updated practice parameter. J. Allergy Clin. Immunol., 2005; 115: S483-523
10. Sampson H.A., Munoz-Furlong A., Campbell R.L., Adkinson N.F. i wsp. : Second Symposium of a definition and management of anaphylaxis: summary report – Second National Institute of Allergy and Infectious Diseases/Food Allergy and Anaphylaxis Network Symposium. J. Allergy Clin. Immunol., 2006, 117: 391–397
11. Simons E.: Anaphylaxis J. Allergy Clin. Immunol. , 2010; 125: s. 161–S181